Integreer seksuele gezondheid in een wijkgezondheidscentrum
De specifieke context van een wijkgezondheidscentrum biedt veel kansen om de seksuele gezondheid van patiënten te bevorderen. Deze pagina gaat dieper in op de vraag wat een wijkgezondheidscentrum kan bereiken door seksuele gezondheid meer te integreren.
Je vindt er volgende topics terug, ter inspiratie voor een beleid:
Seksuele gezondheid binnen een wijkgezondheidscentrum: een voorbeeldvisie
Seksuele gezondheid draagt bij aan - en is een essentieel onderdeel van - het welzijn van patiënten en hun gezinnen.
- Het welzijn verhogen van patiënten en hun gezinnen is de algemene doelstelling waarop de hele werking van een wijkgezondheidscentrum is gestoeld.
- Seksuele gezondheid integreren heeft als doel mensen te motiveren om weloverwogen keuzes te maken.
De medewerker van het wijkgezondheidscentrum kan dit doen door seksuele gezondheid proactief op de agenda van de patiënten zet en dit zo bespreekbaar maakt.
Volgende thema’s worden zo bespreekbaar gemaakt: gezinsplanning, seksueel grensoverschrijdend gedrag, soa’s, seksuele beleving en seksuele disfuncties.
| Doel gezondheid | Welzijn patiënten en gezinnen verhogen | |||
| Doel seksuele gezondheid |
Seksuele gezondheid, als onderdeel van gezondheid, op de agenda van de patiënt zetten door het bespreekbaar te maken. Zo kunnen patiënten weloverwogen keuzes maken over hun seksuele gezondheid.
|
|||
| Interventieniveaus |
Patiënt
|
Hulpverlener
|
WGC
|
Wijk
|
Bron: Sensoa
Vertrek vanuit concrete drempels
Je kan vertrekken vanuit de vraag: "Wat houdt ons tegen? Wat maakt het ons moeilijk om seksuele gezondheid meer te integreren in onze dagelijkse werking?"
Vragen die je aan het team kan stellen:
- "Vind jij dat het wijkgezondheidscentrum een taak heeft in het bespreken van seksuele gezondheid met patiënten?"
- "Bespreek jij zelf seksuele gezondheid met patiënten?"
- "Wat zijn drempels en/of hulpmiddelen voor jou om seksuele gezondheid met patiënten te bespreken?"
De resultaten kan je structuren op verschillende niveaus:
- Drempels bij de hulpverleners
- Drempels bij de patiënt
- Drempels bij de context/beleid
| Drempels uit de bevraging | ||
| Hulpverlener | Patiënt | Context/beleid |
|
Moeite om thema's bespreekbaar te maken zonder concrete aanleiding of hulpvraag:
|
Patiënt heeft het moeilijk om te spreken. Taboe Mensen zijn moeilijk te overtuigen. Nood aan vertrouwensrelatie. Taalprobleem Cultuurverschil: moeilijk om sociale situatie of culturele verwachtingen te bevragen:
|
Naar wie doorverwijzen? Onduidelijk rolverdeling:
Financiële drempel: AC, chlamydia en gonorroe PCR (test). Weinig consulltijd. |
Uitklaren van rollen tussen de medewerkers
Het is zinvol uit te klaren wie welke rol opneemt in het bespreekbaar maken van seksuele gezondheid.
Het PLISSIT-model kan als kapstok dienen om in kaart te brengen in welke mate seksualiteit aan bod moet komen in een gesprek. Dit kan afhangen van de rol van de hulpverlener.
Het PLISSIT-model onderscheidt verschillende niveaus van de mate waarin de hulpverlener het thema seksualiteit ‘behandelt’:
- Het minimum dat elke hulpverlener aanreikt, is openheid creëren en aangeven dat de patiënt zo gewenst het thema kan bespreken. Het gaat over het duidelijk maken dat de patiënt met dit thema in het wijkgezondheidscentrum terechtkan. De patiënt krijgt de toestemming om ook over seksuele gezondheid te praten.
- Op een volgend niveau geeft de hulpverlener niet enkel aan dat seksualiteit bespreekbaar is, maar geeft hij ook gericht informatie rond het thema.
- Op een volgend niveau biedt de hulpverlener enkele suggesties waar de patiënt mogelijk mee verder kan. Hier gaat het over gericht counselen van de patiënt.
- De laatste stap in dit model gaat over intensieve therapie aanbieden om de seksuele gezondheid te verbeteren. Een doorverwijzing is dan mogelijk op zijn plaats.
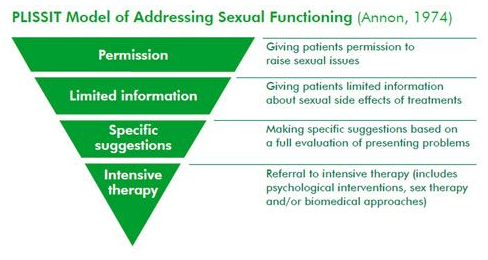
Dit model geeft aan dat seksuele problemen en seksuele gezondheid niet altijd intensieve therapie vraagt. Mensen zijn vaak al geholpen met het kunnen bespreken, gericht informatie ontvangen of door suggesties op te volgen.
Het model biedt een kapstok om afspraken binnen het team te maken en te bekijken welke medewerkers op welk niveau werkzaam zijn, eventueel per thema.
Hieruit kunnen afspraken voortvloeien over hoe intern (en naar wie) doorverwijzen of wanneer extern doorverwijzen. Het geeft aan wat het minimum is binnen het wijkgezondheidscentrum.
Oefening
Stap 1: Leg het PLISSIT-model uit aan de deelnemers
- Benoem het doel van het traject
- Leg uit dat het model dient om uit te klaren wie wat opneemt in het team
- Wie neemt nu wat op?
- Wie zou idealiter wat opnemen?
- Wat is hiervoor nodig?
- Wat is een haalbaar plan van aanpak?
Stap 2: Leg uit dat seksuele gezondheid werd opgedeeld in verschillende thema’s
- Soa
- Gezinsplanning
- Seksuele disfuncties
- Seksuele beleving
- Seksueel grensoverschrijdend gedrag
Stap 3: Bevraag welke rol men opneemt in het bespreekbaar maken per thema en visualiseer
- Aangeven dat er mag gesproken worden en luisteren (P)
- Gericht info op maat geven (LI)
- Counseling (SS)
- Intensieve opvolgingstraject/therapie (IT)
Stap 4: Reflecteer over de huidige situatie
- Wat valt er op binnen elk thema?
- Is er een verdeling over de verschillende niveaus?
- Zit iedereen in hetzelfde niveau?
- Hoe wordt er doorverwezen?
- Wat valt er op overheen de thema’s?
- Zijn er thema’s die ‘populair’ zijn, zijn er thema’s die wat in de kou staan?
Stap 5: Reflecteer over die ideale situatie
- Wat zou ‘ideaal’ gezien anders kunnen?
- Wat is hiervoor nodig? Lijst op wat nodig is, eventueel in categorieën (medewerker, patiënt, beleid, wijk)
Stap 6: Maak een plan
- Waar kan op korte termijn op ingezet worden?
- Op middellange termijn?
- Op lange termijn?
- Waar kan niet op ingezet worden? Wat is niet haalbaar?
Voorbeelden van acties per niveau
Teams starten nooit van nul. Bevraag het team welke initiatieven in het verleden reeds zijn ondernomen en welk daarvan succesvol waren en welke net niet.
Voor elk thema en elk niveau vind je enkele voorbeelden van acties.
Per thema
- Gezinsplanning: protocol prikpil, poster condoomgebruik in toilet, vragen rond anticonceptie in vragenlijst voor intake consult, anticonceptiewijzer op allesoverseks.be gebruiken in consultaties, doorverwijzing naar abortuscentrum, …
- Soa: soa-consult volgens richtlijnen van de Nederlandse Huisartsen Gemeenschap, vraag rond onbeschermd seksueel contact in vragenlijst voor intakeconsult, …
- Seksueel grensoverschrijdend gedrag: doorverwijzing naar Zorgcentrum na Seksueel Geweld, poster 1712 in wachtruimte, …
- Algemeen: ‘heeft u vragen over seksualiteit?’ in vragenlijst voor intakeconsult, gebruik van Zanzu.be tijdens consultaties, …
Per niveau
- Patiënten: wachtkamerschermen, Zanzu-promotiemateriaal aanbieden, gratis condooms aanbieden, groepssessies organiseren, aangepaste vragenlijsten voor patiënten voorzien, een jaarlijkse inspiratiedag (Valentijn, Wereld Aidsdag, …),...
- Medewerkers: bijscholing, een vaste rubriek in cliëntbesprekingen, verantwoordelijkheden inschrijven in de functieprofielen, ondersteunend materiaal een centrale plaats geven, aandacht voor seksuele gezondheid bij intakeprocedure, wegwijzer/sociale kaart: een document waarin je de contacten verzamelt die je organisatie kunnen bijstaan bij thema’s van seksuele gezondheid,...
- Wijkgezondheidscentrum: thema maakt deel uit van organisatie-informatie die elke nieuwe medeweker krijgt, rolverdeling opstellen, protocollen opstellen, registratie en dossiervorming in centraal registratiesysteem, …
- Wijk: samenwerkingen met externe partners aangaan, doorverwijzingen, …



